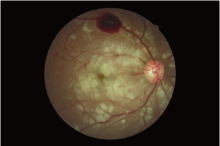
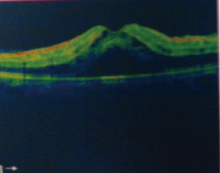
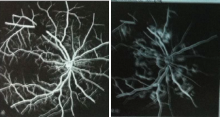
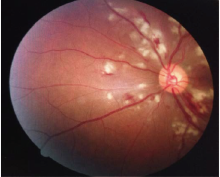
患者, 男, 37岁, 因“ 右眼视物不见1 d” 于2015年6月10日至我院就诊, 自诉1 d前被车碰伤头部。外院行头部CT及X线检查未见明显异常, 仅伴有头部软组织挫伤, 颈椎挫伤, 左手挫伤。患者自诉受伤前双眼视力正常, 否认眼病史。眼部检查:右眼远视力0.05; 眼压15.8 mmHg(1 mmHg=0.133 kPa); 结膜无充血, 巩膜无黄染及充血; 角膜透明, 虹膜纹理清, 瞳孔圆, 直径3 mm, 对光反射迟钝, 晶状体轻度混浊, 玻璃体点条状混浊; 眼底可见视网膜水肿, 后极部围绕视盘可见大量的棉绒斑, 上方血管弓处可见大片状出血, 其余区域视网膜散在点片状出血, 黄斑水肿, 光反射消失(见图1)。左眼远视力1.0, 眼压15.7 mmHg, 前节及眼底未见明显异常。辅助检查:光学相干断层扫描(OCT)示右眼黄斑囊样水肿, 视网膜水肿, 神经上皮层脱离(见图2); B超示右眼玻璃体大致清晰, 视网膜在位, 黄斑区视网膜略显隆起; 眼底荧光素血管造影(FFA)示早期棉绒斑呈弱荧光, 晚期可见棉绒斑周围血管荧光渗漏, 黄斑拱环荧光渗漏(见图3)。诊断:右眼远达性视网膜病变合并神经上皮层病变。给予改善血液循环、营养神经等药物治疗, 每日地塞米松5 mg半球后注射。1周后患者复诊:右眼远视力0.12; 眼压11.2 mmHg; 结膜无充血, 巩膜无黄染及充血; 角膜透明, 虹膜纹理清, 瞳孔圆, 直径3 mm, 光反射迟钝, 晶状体轻度混浊, 玻璃体点条状混浊; 眼底可见视网膜水肿较前减轻, 眼底片状出血和棉绒斑较前吸收(见图4)。1个月后复查:右眼远视力0.25, 眼底出血基本吸收, 散在小片状出血, 棉绒斑基本吸收, 仅视盘周围少量棉绒斑。
远达性视网膜病变是由于眼以外的部位受伤而导致的视网膜不同程度的损害, 最早是由Purtscher发现并命名的, 常见于车祸、房屋倒坍等意外伤害。目前对该病的发病机制有四种学说: ①颅内压增高, 脑脊液进入视网膜血管周围淋巴间隙。②小动脉痉挛, 随后末梢血管舒缩紊乱, 首先导致组织缺氧, 毛细血管通透性增高, 血浆渗漏; 其次导致血流瘀滞血管内, 白细胞聚集, 释放炎性因子和补体激活, 微血栓形成; 考虑为白细胞聚集引起的白细胞栓子阻塞了视盘周围的毛细血管。眼底可见视盘周围多个白色视网膜梗死灶, 有视网膜前和视网膜内出血。③脂肪栓塞。④视神经纤维轴浆流阻滞[1]。
有文献报道, 部分仅有视网膜渗出水肿和棉绒斑的远达性视网膜病变的患者经营养神经、改善血液循环并联合地塞米松半球后注射治疗后, 视力恢复正常[2]。而本例患者视力仅恢复到0.25, 考虑与其神经上皮层脱离有关。外伤或者栓塞导致血液动力学发生变化, 从而在屏障作用及生理泵功能遭受损害时, 导致浆液性漏出, 造成神经上皮层脱离。视力的预后与视网膜脉络膜血管无灌注区的大小和位置及是否伴发缺血性视神经损伤有关, 一旦合并较严重的黄斑损伤或视神经损伤则视力预后较差。
目前尚未证实药物治疗能够阻止或者减轻眼底组织的损伤。在国外, 对于视网膜挫伤常常不给予药物治疗, 也有给予激素及消炎痛等口服药物治疗的报道。在我国考虑给予皮质类固醇激素、脱水剂、维生素类药物、血管活性药物、活血化瘀制剂, 但外层视网膜的血液供应主要来自脉络膜循环, 而脉络膜血液循环又是极其丰富的, 所以活血化瘀药物对脉络膜循环的影响是微小的。对于外伤造成的损伤更应强调预防为主的原则[3]。
本病例需要与类远达性视网膜病变相鉴别。类远达性视网膜病变为一种非外伤性, 由全身系统疾病(如急性胰腺炎、系统性红斑狼疮、妊娠分娩、肾脏疾病等)引起的特殊视网膜病变。眼底主要表现为后极部灰白色水肿区伴圆形点状出血及棉绒斑(软性渗出)。以棉绒斑为主, 出血点很少, 视网膜小动脉闭塞, 严重者可出现视网膜中央动脉阻塞。二者在体征上较为相似, 需要通过病史及既往史更好地进行鉴别诊断[4]。
远达性视网膜病变发病多伴有身体其他部位的损伤, 在疾病早期往往多以视力下降为主要表现。在治疗外伤及全身疾病时, 临床医师往往会忽视对眼部的诊断及治疗。有报道远达性视网膜病变在数月后发生新生血管性青光眼[5, 6],这就需要眼科医师和外科医师加强对远达性创伤性视网膜病变的认识, 早期发现、早期诊断, 合理的治疗随访。
利益冲突申明 本研究无任何利益冲突
作者贡献声明 焦明菲:收集数据, 参与选题、设计及资料的分析和解释; 撰写论文; 对编辑部的修改意见进行修改。李筱荣:参与选题、设计、资料的分析和解释, 修改论文中关键性结果、结论, 对编辑部的修改意见进行核修
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|