目的: 应用活体共聚焦显微镜(IVCM)观察青光眼睫状体炎(又称Posner-Schlossman综合征,PPS)患者角膜组织形态学改变。方法: 回顾性研究。对2014年5月至2017年5月于北京大学第三医院眼科就诊的56例PPS患者(56眼)的病历资料进行归纳整理,记录患者的视力、眼压、裂隙灯显微镜检查结果及共聚焦显微镜下表现,包括角膜基质细胞有无活化、内皮细胞形态、有无角膜后沉着物(KP)及KP的形态、有无朗格罕氏细胞(LCs)及其形态特点。采用卡方检验进行数据分析。结果: 56例PSS患者LogMAR视力为0.3±0.2,眼压为(29.7±13.4)mmHg,使用青光眼药物的种类为(2.6±1.0)种。全部患者受累眼角膜内皮细胞呈六角形。50例患者(89%)的患眼可以观察到角膜基质细胞活化;32例患者(57%)的患眼可以观察到内皮面LCs;44例患者(79%)的患眼可观察到KP,共6种类型。以上与对侧眼相比,差异均具有统计学意义(分别为 χ2=69.14,41.29,60.89, P<0.001)。结论: IVCM下可见PSS患者的角膜基质细胞活化,内皮面出现LCs及多种类型的KP。
Objective: To investigate the in vivo confocal microscopy (IVCM) findings of corneal in Posner-Schlossman syndrome (PSS) patients.Methods: In this retrospective study, the record of 56 PSS patients (56 eyes) who visited Peking University Third Hospital Ophthalmology Department from May 2014 to May 2017 were reviewed. Data of visual acuity, intraocular pressure (IOP), keratic precipitate (KP) and IVCM results were recorded. IVCM examination included corneal stromal cell activation, corneal endothelium cell change, the morphology of KPs and the morphology of Langerhans cells (LCs). Statistical analysis was performed by a chi-square test.Results: Visual acuity of the 56 PSS patients was 0.3±0.2 (LogMAR), and IOP was 29.7±13.4 mmHg with 2.6±1.0 anti-glaucoma medications. IVCM identified 50 patients (89%) who had keratocyte activation of the affected eyes. LCs could be seen in 32 patients (57%) of the affected eyes and 6 types of KP could be observed in 44 patients (79%) of the affected eyes. There was a statistically significant difference with contralateral eyes ( χ2=69.14, 41.29, 60.89, P<0.001). The corneal endothelial cells of all patients were hexagon.Conclusions: Keratocyte activation, LCs in the endothelium layer and different types of KP could be seen in PSS patients.
青光眼睫状体炎综合征又称为Posner-Schlossman综合征(Posner-Schlossman syndrome, PSS), 是一种反复发作的眼压升高伴睫状体炎的疾病[1, 2]。主要临床表现为单眼发病, 病情反复发作, 眼压升高至40~70 mmHg(1 mmHg=0.133 kPa), 伴随轻度的前房炎症, 及少量角膜后沉着物(Keratic precipitate, KP)[1, 2]。PSS目前病因不清, 最有可能的致病原因为病毒感染[3, 4]。
活体共聚焦显微镜(In vivo confocal microscopy, IVCM)检查通过对角膜组织的连续共聚焦扫描, 可以直接获得活体角膜各层组织和细胞的图像[5]。目前, IVCM在角膜炎, 虹膜炎和角膜神经的评估中发挥了很大的作用[6, 7, 8, 9, 10, 11, 12, 13], 但鲜见将IVCM应用于PSS患者的报道。本研究的目的是采用IVCM观察PPS患者角膜组织形态学方面改变, 包括患者角膜基质细胞有无活化, 角膜内皮细胞形态, 有无KP及KP形态, 有无朗格罕氏细胞(Langerhans cells, LCs)及其形态特点, 报告如下。
纳入标准:①反复发作的眼压升高, 高于21 mmHg; ②轻度前房炎症反应伴中等大小的KP, 2次发作间期眼压正常, 且房角开放[3]; ③单眼发病; ④所有患者均为免疫健全人[14]。
排除标准:任何可能造成炎症的已知原因, 包括全身性的、基因的和感染的原因; 结核杆菌、结节病、梅毒螺旋体、单纯疱疹病毒、水痘带状疱疹病毒、风疹病毒和弓形虫抗体阳性的患者[14]。
收集2014年5月至2017年5月于北京大学第三医院眼科就诊的PSS患者的病历资料。记录患者视力、眼压、裂隙灯显微镜、活体共聚焦显微镜等检查结果, 包括前节情况、IVCM下角膜基质细胞有无活化、有无KP及KP的形态及有无LCs及LCs形态。
采用窄光带直接焦点照射法进行常规裂隙灯显微镜检查, 采用Goldmann压平眼压计检测眼压。
IVCM检查:采用德国海德堡激光共聚焦显微镜HRT-3/RCM, 角膜模块, 激光波长670 nm, 放大倍率800倍, 分辨率为1 μ m。用0.4%的盐酸奥布卡因滴眼液(日本参天制药株式会社)表面麻醉, 将患者下颌固定于检查托架上, 物镜表面涂0.2%卡波姆凝胶(山东福瑞达制药有限公司), 盖上无菌角膜接触帽, 将镜头前移, 使接触帽与角膜轻触, 设二者接触的焦平面为0, 采用“ Section” 模式逐层扫描, 获得不同深度的角膜图像, 重点采集基质层和角膜内皮面的图像并保存[5]。由同一名技术人员进行所有参与者的共聚焦显微镜取像工作。每位患者采集40~50张图片, 选择角膜中央区域KP附近角膜图像用于分析。由2位角膜专家和1名青光眼专家在不知患者具体病情的情况下对图像进行分析。
角膜基质细胞活化:正常情况下, 角膜基质细胞表现为在较暗背景下可见基质细胞核。各个细胞核独立存在, 细胞浆、细胞边界和胶原板层均不可见[15]。活化的基质细胞表现为明显肿胀, 反光增强, 并可见大量角膜基质细胞交联成拉网状。因为细胞边界难以辨认, 故计数困难[16]。
LCs活化:LC细胞为高反射的球样颗粒, 可以伴有或不伴有树突。分为0~3级, 0级为无LCs, 1级为无树突LCs, 2级为有短小树突的LCs, 3级为有较长树突的LCs。2级以上属于成熟LCs。由于正常人可以在角膜上皮层存在LCs, 因此本研究只记录患者的角膜内皮层是否出现LCs及LCs的成熟度[17]。
KP:分为6种类型。A型KP为小而圆的KP; B型KP为斑点状KP; C型KP为树枝状的, 有线样的延伸跨过不同的角膜内皮细胞; D型KP为大而圆的KP; E型KP为星团样, 体积较大, 其内多个高反光的圆形内容物, 使其表现为聚集成团的外观; F型KP为角膜内皮细胞空泡, 凹陷[9]。
回顾性研究。采用SPSS 17.0 统计学软件进行统计分析。患者的年龄、视力、眼压等连续数据资料经单样本K-S检验证实呈正态分布, 以$\bar{x}$± s表示。记录患者的发作眼与对侧眼在IVCM下可观察到的角膜基质细胞活化、LCs阳性的患者数目和可观察到KP的患者数目。采用卡方检验比较发作眼与对侧眼出现角膜基质细胞活化的比例, 发作眼与对侧眼出现LCs的比例和发作眼与对侧眼出现KP的比例。采用单尾检测法。以P< 0.05为差异具有统计学意义。
2014年5月至2017年5月共有56例PSS患者于我院就诊。其中男30例, 女26例。年龄17~79(40.2± 17.4)岁, 其中39例患者(70%)的年龄介于20~50岁。男性患者30例, 女性患者26例。发作眼中, 32只右眼, 24只左眼。LogMAR视力为0.3± 0.2。眼压为(29.7± 13.4)mmHg。患者使用1~4(2.6± 1.0)种抗青光眼药物。其中, 11例患者使用1种, 10例患者使用2种, 26例患者使用3种, 9例患者使用4种抗青光眼药物。
患者结膜轻度混合充血, 角膜清亮, 所有患者均可在裂隙灯显微镜下观察到羊脂状KP, 多位于角膜中下方。
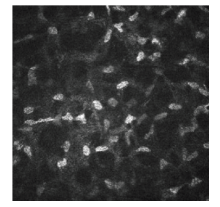
采用IVCM对患者角膜组织逐层扫描的结果显示, 50例PSS患者(89%)可以观察到角膜基质细胞明显肿胀, 反光增强, 提示角膜基质细胞活化, 并可见大量角膜基质细胞交联成拉网状(见图1)。有6例患者(11%)的对侧眼也可观察到角膜基质细胞活化, 发作眼与对侧眼出现角膜基质细胞活化的比例差异具有统计学意义(χ 2=69.14, P< 0.001)。
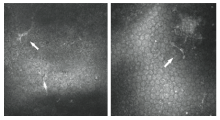
共有32例患者(57%)角膜内皮面可观察到成熟LCs, LCs具有短小的树突或者较长的树突(见图2)。1例患者(2%)的对侧眼可观察到成熟LCs, 发作眼与对侧眼出现成熟LCs的比例差异具有统计学意义(χ 2=41.29, P< 0.001)。全部患者(56例)角膜内皮细胞形态呈六角形(见图2)。
共44例患者(79%)可以观察到不同类型的KP, A型7例(16%), B型12例(27%), C型13例(30%), D型2例(4%), E型6例(14%)和F型4例(9%)。4例(9%)患者的对侧眼可观察到KP, 其中A型3例(75%), C型1例(25%)。发作眼与对侧眼出现KP的比例差异具有统计学意义(χ 2=60.89, P< 0.001)。
本研究证实, 和对侧眼相比, 57%的PPS患者的患眼中观察到LCs, 在79%的PSS患者的患眼中可以观察到不同类型的KP。说明PSS引起的炎症反应, 并不仅仅局限于前房内和角膜内皮面, 而是累及到了角膜基质层。而既往研究均未提及PSS患者病变会累及角膜基质层[1]。
角膜基质细胞在正常情况下处于安静的生理状态, 并通过胞浆延伸, 与周围相邻的细胞借助细胞间隙相联系, 形成神经样网络。当某一部分成纤维细胞损害时, 通过缝隙连接, 成纤维细胞被激活。分泌细胞外基质以修复创伤。角膜基质细胞活化提示角膜组织内的炎症反应。本研究在89%的PSS患者中观察到角膜基质细胞活化, 说明PSS引起的炎症反应不止局限于前房, 还累及到角膜基质层。
LCs是一种树突状细胞, 可引起原发的和继发的T细胞和B细胞免疫反应。角膜上皮层的树突状细胞已经证实与皮肤中的树突状细胞是一致的, 称为LCs[18]。LCs与一般树突状细胞不同的是具有贝克利颗粒。它可以表现为无树突的, 细胞生出短小树突和较长树突连成网状的3种形态。LCs细胞的成熟不仅仅是功能上的, 形态学上也会发生改变。一般分为0-3级, 0级为无LCs, 1级为无树突LCs, 2级为有短小树突的LCs, 3级为有较长树突的LCs。2级以上属于成熟的LCs[17]。约1/3的正常人可以在角膜上皮层和前基质层找到LCs。角膜中央存在的LCs, 以无树突的小细胞形式存在, 角膜周边存在的LCs以有树突的形式居多。当角膜组织炎症时, 可活化为成熟LCs, 介导免疫反应, 表现为多树突状细胞, 其活化程度与其角膜炎症程度一致[5, 18, 19]。正常人可以在角膜上皮层存在LCs, 但内皮层不存在LCs。而本研究在57%的PPS患者中观察到LCs, 说明PSS患者存在明显的免疫反应, 这与PSS的炎症性质相一致。考虑病理过程为在炎症因子和趋化因子的刺激下, LCs不可逆地变成成熟状态, 并在角膜组织内的垂直移动, 也有可能是LCs沿着角膜组织内神经纤维的走形进行三维的移动, 到达炎症反应活跃的地方。因此, 我们可以在IVCM下观察到LCs。但由于IVCM的取材面积有限, LCs较小, 因此阳性率大约为57%, 但仍与对侧眼有明显差别。
PSS患者的临床特点主要包括高眼压、KP等。而IVCM的检查结果会有助于我们将其与其他具有类似症状的眼病进行鉴别诊断。PSS患者的高眼压可能会与急性闭角型青光眼混淆, 但PSS患者的炎症反应更重。急性闭角型青光眼发作期患者的房水中可检测出与免疫反应或者炎症相关的细胞因子如白细胞介素-6, 集落刺激因子和血管内皮生长因子增高[20]。细胞因子的浓度可能与眼压的增高的相平行[21]。这是由于急性眼压升高破坏了血房水屏障, 引起眼内炎症。但临床上往往炎症反应较轻, 而PSS为一种炎症性青光眼[22, 23], 出现炎症细胞的比例较大, 从而在IVCM中也表现为大量角膜基质细胞活化。
急性虹膜睫状体炎也会出现KP, 但它为自身免疫反应引起的炎症, 在血管聚集的部位反应较重, 如虹膜、睫状体组织。但是, 角膜组织中几乎没有血管, 因此角膜组织内炎症反应较轻。有文献表明, PSS的炎症反应与房水中前列腺素升高和细胞因子增多有关[1, 14], 因此角膜组织中可能会出现比较明显的炎症反应。因此, IVCM中发现角膜基质细胞活化有助于这2种疾病的鉴别诊断。
目前, PSS的原因不明, 有研究表明可能与病毒感染有关, 房水中可以检测到相关病毒抗体[3]。PSS患者和病毒性角膜炎患者IVCM均可观察到大量LCs[6], PSS患者IVCM下的表现诸如角膜基质细胞交联活化, LCs活化更接近病毒性角膜炎患者。从形态学的角度, 提示这种疾病可能与病毒感染有关, 但还需要更多的证据。
此外, 本研究还发现, PSS患者的KP不仅仅只有羊脂状一种形态, 而是多种形态。PSS患者的角膜内皮细胞大致正常, 呈六角形, 但79%的患者可以在IVCM下见到不同形态的KP。既往文献表明, 在广角接触式角膜内皮显微镜下(Tomey-1100)下可观察到PSS患者单个的、星团状的KP[24]。本研究用IVCM观察到了6种不同形态的的KP, 与Mocan等[9]观察到的一致。说明IVCM的分辨率高, 对KP形态观察得更清楚。也说明PSS患者不只存在一种形态的KP。由于KP的形态是可以随着疾病的病程变化的[11, 24], 因此完全有可能在不同患者身上观察到不同类型的KP。而且, 星团样KP可能就是纤维素沉着在炎症细胞周围造成的[24]。所以, 也有可能在疾病早期观察到纤维素或者炎症细胞的沉着所形成的形态较小的KP, 深入研究KP的形态与变化, 有助于理解PSS的疾病进程。
本研究发现, 极少数患者的对侧眼也出现了炎症反应, 包括角膜基质细胞的活化, LCs和KP。我们考虑, 这可能与患者既往对侧眼的亚临床发作有关, 或者是由于触发了全身的免疫反应, 造成了某些患者出现了对侧眼的疾病表现。但由于患者的例数较少, 难以说明问题, 还需要进一步的研究。
本研究也存在一些局限性。首先, 因为IVCM为接触式检查, 且研究对象为发作期的PSS患者, 因此研究组和对照组的样本量有限。其次, 由于PSS发作期和间歇期的角膜表现不同, 目前暂时缺乏连续观察的资料, 但我们正在连续观察本组患者。此外, 由于IVCM的取材范围有限, 可能存在漏诊。
总之, 本研究显示了PSS患者角膜共聚焦显微镜的表现, PSS患者角膜基质细胞活化, 角膜内皮面出现成熟LCs及多种类型的KP。本研究对PSS患者在角膜共聚焦显微镜的表现做了初步探索, 但结论因样本量有限和IVCM的观察范围有限而不宜推而广之。对这一疾病的更深刻认识和对疗效的评价有赖于今后的大样本研究和对患者的连续观察。
利益冲突申明 本研究无任何利益冲突
作者贡献声明 洪颖:研究设计、收集数据、资料分析及解释、撰写论文、根据编辑部的修改意见进行修改。王渺:参与收集数据、参与修改论文中关键性结果、结论。任靖:参与收集数据、参与修改论文中关键性结果。肖格格:研究设计、收集数据、资料分析及解释、撰写论文。洪晶:研究设计、资料分析及解释
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|
| [14] |
|
| [15] |
|
| [16] |
|
| [17] |
|
| [18] |
|
| [19] |
|
| [20] |
|
| [21] |
|
| [22] |
|
| [23] |
|
| [24] |
|