第一作者:吴宇霏(ORCID:0000-0002-7428-3205),Email:yufei_wu211@163.com
目的利用高分辨率光学相干断层扫描技术(OCT)探测2型糖尿病患者视网膜细微结构及脉络膜结构的早期变化特征。方法系列病例研究。共纳入2015年12月至2017年4月在温州医科大学附属第二医院就诊的2型糖尿病患者67例(72眼),分为糖尿病无视网膜病变(NDR)组40例(40眼)和非增殖性糖尿病视网膜病变(NPDR)组 27例(32眼)。招募年龄、性别及屈光度匹配的正常被检者39例(39眼)作为对照组。使用RTVue-OCT放射状扫描所有被检者黄斑区获得以黄斑中心凹为中心6 mm范围的视网膜及脉络膜的三维图像,用本实验室自行编写的分析程序将视网膜分为8个亚层,并按照糖尿病视网膜病变早期治疗研究进一步将6 mm圆形区域分为3分环(中央环、内环、外环)和9分区(C、S1、T1、I1、N1、S2、T2、I2、N2)。采用单因素方差分析以及两两比较LSD- t检验分析各组间各区域的平均厚度差异。结果NDR组和NPDR组的黄斑区视网膜总厚度与对照组比较,差异均无统计学意义。NDR组视网膜神经纤维层的C、N1、T1和T2区较对照组显著变薄(均 P<0.05),内核层的S2和T2区增厚(均 P<0.05)。在NPDR组内核层的增厚更加明显,内环N1、I1区以及外环各区S2、T2、I2、N2均显著增厚(均 P<0.05)。除中央区外,NPDR组的肌样体椭圆形区域层在内外环各区均出现显著变薄(均 P<0.05)。此外,无论是NDR组还是NPDR组,黄斑区9个区域的脉络膜均较对照组显著变薄,差异有统计学意义(均 P<0.05)。结论OCT能有效检测2型糖尿病患者黄斑区视网膜亚层及脉络膜结构的早期改变。糖尿病患者在未出现显著视网膜结构改变时即已发生大范围脉络膜损害,推测脉络膜厚度可能是预测糖尿病患者出现早期视网膜病变的有效指标。
Objective:To investigate the characteristic changes in the fine structure of the retinal and choroidal layers of type 2 diabetic patients using optical coherence tomography (OCT), and to provide an effective means for the early diagnosis and progress monitoring of diabetic retinopathy (DR).Methods:This case series study included 67 patients with type 2 diabetes at the Second Affiliated Hospital & Yuying Children's Hospital of Wenzhou Medical University from December 2015 to April 2017. The diabetic patients were divided into a diabetic without retinopathy (NDR) group of 40 cases (40 eyes), and a non-proliferative diabetic retinopathy (NPDR) group with 27 cases (32 eyes). In addition, the study enrolled 39 normal subjects (39 eyes) as a control group who were age, gender and refractive-error matched. Using RTVue-OCT, the macular region was scanned in radial mode and the 3D images of the retina and choroid were obtained from all subjects in a 6-mm area of the retina, which was divided into eight intra-layers using custom software. The 6-mm round was divided into three rings, including central, inner, and outer rings and the rings were further divided into nine regions (C, S1, T1, I1, N1, S2, T2, I2 and N2). Thickness data in each region was compared among the three groups by ANOVA.Results:There were no significant differences in the total retinal thicknesses among the three groups. The thickness of the retinal nerve fiber layer (RNFL) decreased in the NDR group in the C, N1, T1 and T2 regions compared to the control group ( P<0.05). The membrane of the inner nuclear layer (INL) in the NDR group was thicker in S2 and T2, and it was even thicker in the NPDR group in the N1, I1, S2, T2, I2 and N2 regions ( P<0.05) compared to the controls. The layer of the myoid and ellipsoid zone (MEZ) was thinner in the NPDR group compared to the control group in almost all regions except for the center ( P<0.05). In addition, the choroid was significantly thinner in the NDR and NPDR groups in all nine areas compared to the control group.Conclusions:OCT can effectively detect the early changes in the fine structures of the macular retinal and choroidal layers. In patients with diabetes, extensive lesions in the choroid layer occur when DR has not been clinically diagnosed. It is speculated that choroidal thickness might be an effective indicator to predict early retinopathy in diabetic patients.
糖尿病视网膜病变(Diabetic retinopathy, DR)是糖尿病最严重的眼部并发症, 其发病机制复杂, 早期往往无明显临床症状, 病情发展不可逆, 具有极高的致盲率[1]。因此, 早期诊断、密切监测并及时干预对控制DR的病程进展至关重要。目前, 临床医师主要根据散瞳下眼底检查发现微血管瘤来早期诊断DR, 然而, 动物实验和临床研究均提示, 在发现微血管瘤之前部分糖尿病患者已经出现视网膜神经的退行性改变[2]。此外, 有研究发现, DR患者的脉络膜也出现显著变化, 且与疾病严重程度密切相关, 认为DR既是一种视网膜疾病又是一种脉络膜疾病[3]。甚至, 有学者提出脉络膜血管层改变可能早于视网膜损害的假设[4], 但并未经研究证实。
频域光学相干断层扫描技术(OCT)具有快速、高分辨率、非接触性和非侵入性等优势, 能有效、准确地探测视网膜各细微层次及脉络膜结构[5, 6]。本研究旨在利用高分辨率频域OCT来比较糖尿病无视网膜病变(Non-diabetic retinopathy, NDR)患者及非增殖性糖尿病性视网膜病变(Non-proliferative diabetic retinopathy, NPDR)与正常对照人群的黄斑区视网膜细微层次及脉络膜厚度的差异, 从而探究2型糖尿病患者黄斑区视网膜亚层与脉络膜早期的变化特征, 以期为DR的早期诊断寻求新的手段。
糖尿病入组排除标准:①屈光不正> +2.00 D, < -6.00 D或者散光> 1.50 D; ②屈光介质明显混浊; ③眼压> 21 mmHg(1 mmHg=0.133 kPa)或者有青光眼病史; ④有葡萄膜炎、非糖尿病引起的视网膜、视神经疾病及临床可见的黄斑水肿和增殖性DR等; ⑤有眼部外伤史及眼底手术史。
对照组纳入标准:①正常中老年志愿者; ②无糖尿病、高血压、视网膜及视神经疾病史; ③无青光眼史以及神经系统疾病或者颅脑外伤史; ④屈光介质无明显混浊, 双眼最佳矫正视力(BCVA)≥ 0.8。
收集2015年12月至2017年4月于温州医科大学附属第二医院就诊并明确诊断为2型糖尿病的患者67例(72眼)。由眼视光医院2名眼底医师根据眼底彩照结果将纳入的糖尿病患者分为NDR组(即患有糖尿病但临床未诊断为DR, 属于国际分期1期)和NPDR组。纳入与糖尿病组年龄、性别和屈光不正度数匹配的正常被检者39例(39眼)作为对照组。
本研究遵循赫尔辛基宣言, 并经温州医科大学附属眼视光医院伦理委员会同意, 批号:KYK【2017】41号。所有被检者均签署知情同意书。
所有被检者均要接受一套全面的眼科基本检查, 包括:主觉验光及BCVA检查、非接触式眼压测量、眼轴测量(IOLMaster, 德国Carl Zeiss公司)及裂隙灯显微镜和眼底检查。除了眼底检查外, 上述其他检查均由同一人操作完成。此外, 糖尿病患者还需采集血糖和糖化血红蛋白(HbA1c)等生化指标。
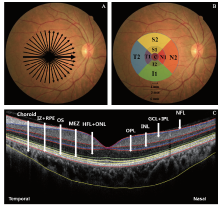
经上述筛查试验后, 符合要求的被检者将进一步进行高分辨率频域OCT检查。采用商业化RTVue OCT(RTVue XR Avanti SD-OCT, 美国Optovue公司), 对被检者进行黄斑区视网膜及脉络膜图像采集。RTVue OCT光源中心波长为840 nm, 带宽为50 nm, 轴向分辨率约5 μ m, 本研究采用放射状(18条)环形扫描模式, 设定8 mm的扫描长度(见图1A), 拍摄时嘱患者注视内置蓝色固定视标, 避免因瞬目影响图像采集, 选取图像质量佳者用于分析。
所有OCT图像采用本实验室自行编写的算法程序进行图像分析, 以获得黄斑区视网膜8层及脉络膜三维厚度[7]。视网膜8层包括视网膜神经纤维层(Nerve fibre layer, NFL)、神经节和内丛状层(Ganglion cell layer and inner plexiform layer, GCL+IPL)、内核层(Inner nuclear layer, INL)、外丛状层(Outer plexiform layer, OPL)、Henle纤维层+外核层(Henle fibre layer and outer nuclear layer, HFL+ONL)、肌样体椭圆形区域(Myoid and ellipsoid zone, MEZ)、光感受器细胞外节层(Outer segment of photoreceptors, OS)以及视网膜色素上皮层(Interdigitation zone and retinal pigment epithelium, IZ+RPE) (见图1B)。以黄斑中心凹为中心6 mm扫描区范围, 图像分析程序通过将自动探测得到的相邻2条边界相对应的位置相减获得视网膜8层及脉络膜厚度。按照糖尿病视网膜病变早期治疗研究(Early treatment diabetic retinopathy study, ETDRS)将6 mm圆形区域进一步分为3个环(中央区、内环、外环)及9个区(C:中央区; S1:内上方区; T1:内颞侧区; I1:内下方区; N1:内鼻侧区; S2:外上方区; T2:外颞侧区; I2:外下方区; N2:外鼻侧区) (见图1C)。
系列病例研究。采用SPSS 23.0统计学软件进行数据分析。各组样本均数经Levene检验证实符合正态分布且方差齐, 数据以± s 表示。组间数据采用单因素方差分析(ANOVA)进行比较, 组间的多重比较采用LSD-t检验, 性别差异通过 χ 2检验确定, 糖尿病组数据比较采用独立样本t检验。以P< 0.05为差异有统计学意义。
本研究共纳入106例被检者, 其中NDR组40例(40眼), 男24例, 女16例, 年龄(53.6± 10.5)岁, 糖尿病病程(5.3± 5.1)年; NPDR组27例(32眼), 其中男16例, 女11例, 年龄(55.5± 12.9)岁, 糖尿病病程(9.4± 7.0)年; 对照组39例(39眼), 其中男20例, 女19例, 年龄(49.5± 9.9)岁。3组间的BCVA比较差异有统计学意义(F=6.49, P=0.002), 年龄、性别、体质量指数 (Body mass index, BMI)、血压、等效球镜度(SE)、眼轴和眼压等比较差异均无统计学意义(均P> 0.05)。2组糖尿病患者的病程时间比较差异有统计学意义(t=-2.78, P=0.007), 血糖和HbA1c比较差异均无统计学意义(均P> 0.05)。见表1。
| 表1 纳入对象的一般资料 Table 1 Characteristics of the subjects |
NDR组和NPDR组的黄斑区视网膜总厚度与对照组比较均无显著改变。对于视网膜亚层, RNFL层在NDR组开始较对照组变薄, 其中C、N1、T1、T2区变薄差异有统计学意义(均P< 0.05); 然而, NDR组的GCL+IPL层较对照组未出现显著改变, 除了S2区域略微增厚; NDR组的INL层出现增厚, 其中S2、T2区较对照组增厚有统计学意义(均P< 0.05)。NPDR组INL层较对照组增厚更加明显, 内环N1、I1区和外环各区S2、T2、I2、N2区均较对照组显著增厚(均P< 0.05)。MEZ层在NDR组较对照组无显著改变, 但在NPDR组, S1、T1、I1、N1、S2、T2、I2和N2的厚度均较对照组显著变薄(均P< 0.05)。见图2。
在脉络膜黄斑区所有9个区域中, 无论是NDR组还是NPDR组, 其脉络膜的厚度均较对照组厚度显著变薄, 差异有统计学意义(均P< 0.05)。见图2。
RTVue OCT具有扫描速度快(70 000次/s)和分辨率高(轴向分辨率5 μ m)等特点, 能以非接触、无创的方式观察视网膜视盘及黄斑区形态, 并以较高的检测精度实现视网膜形态数据的精密采集。本研究特色在于运用该高分辨率频域OCT对黄斑区视网膜及脉络膜进行较大范围放射状扫描, 可同时分析黄斑区视网膜及脉络膜三维厚度, 并将黄斑区视网膜进一步分为8个亚层进行研究。纵观文献, 既往还没有DR相关研究对同一个样本的黄斑区视网膜8层亚结构及脉络膜结构变化同时展开研究。本研究发现, 脉络膜在DR的临床前期即出现大范围(即整个黄斑区6 mm)显著变薄, 然而, 黄斑区视网膜全层及亚层在临床前期仅有RNFL变薄和INL层出现显著增厚; 此外, MEZ层即光感受器细胞内节层(IS)在临床已诊断的DR组发生了大范围(除了中央区)的显著变薄。
本研究的一个主要发现在于, 在DR临床前期的糖尿病患者即已经发生黄斑区脉络膜厚度的显著变薄, 且这种变化的范围和严重程度比同期视网膜的变化更为显著。有临床研究发现, DR患者中血浆内皮素显著增高, 且随着DR的进展而依次增长[8]。组织学研究发现, DR也会造成脉络膜血管内皮细胞损伤和脉络膜血管萎缩, 从而造成脉络膜变薄[9]。既往不少学者对NDR患者的脉络膜也展开研究, 但结果尚不一致。Querques等[10]发现脉络膜变薄独立于疾病的不同阶段, 且临床前期DR脉络膜亦会出现变薄; 相反, Regatieri等[4]则认为脉络膜厚度与糖尿病视网膜病变的严重程度相关, 疾病越严重, 对脉络膜的影响程度越大, 变薄越显著。事实上, 糖尿病是一种受多因素影响的疾病, 脉络膜亦受多种因素影响, 如病程长短、高血糖、疾病严重程度及治疗方法等均可影响脉络膜厚度[11]。Esmaeelpour等[12]认为, 高血糖致使血管内皮损伤, 导致毛细血管萎缩, 是脉络膜厚度下降最主要的原因。
关于视网膜内层, 本研究发现, 在糖尿病早期即DR临床前期RNFL层就已经变薄, 这与以往的大部分报道[13, 14, 15]一致。Vujosevic和Midena[14]认为, 糖代谢紊乱, 可能导致神经节细胞和星型胶质细胞的凋亡及神经纤维的丢失, 可能是RNFL层变薄的主要原因。Lonneville等[15]也证实血糖控制差所导致的RNFL变薄可发生在DR临床前期的糖尿病患者中。关于GCL+IPL层, Demir等[16]研究发现NDR组的GCL+IPL变薄, 但Vujosevic和Midena[14]的研究结果与本研究一致, 认为GCL+IPL没有显著改变, 他们分析纳入的患者多处于DR早期, 血糖控制较好, 而本研究的糖尿病组, 一组为NDR, 另一组为NPDR, 且NPDR组32眼中, 22眼轻度, 10眼中度, 且2组的血糖控制尚可[HbA1c:(9.86± 2.36)% vs. (8.97± 2.38)%]。此外, 我们发现INL层与对照组相比, 在NDR组就有部分区域(S2和T2区)出现增厚, 在NPDR组增厚更加明显, 出现在内环N1、I1区以及外环各区S2、T2、I2、N2。从解剖学上看, INL层包含双极细胞、水平细胞、无长突细胞以及Mü ller细胞。研究表明, Mü ller细胞是DR发生发展过程中的关键因素, 极易受高血糖的影响, 并导致其活化而肥大增生, 这可能是导致INL层增厚的主要原因之一[17]。
在视网膜外层中, 我们仅发现MEZ层即传统视网膜分层中的光感受器内节(Inner segment of photoreceptors, IS)层, 在NPDR组出现显著变薄。光感受器层变薄的主要原因有2个方面, 一方面高糖血症, 胰岛素降低, 影响正常糖代谢, 导致光感受器层摄取氧能力下降[18]; 另一方面, 脉络膜层含有丰富的血管组织, 正常的脉络膜血管结构和功能对于维持外层视网膜的生理和功能至关重要, 本研究发现在DR临床前期脉络膜已经出现大范围显著变薄, 这可能会导致光感受器细胞氧供不足而出现异常改变。此外, 组织病理学研究发现, IS层距脉络膜距离最远, 但氧需求量又最大, 因此, 当疾病影响脉络膜进而导致脉络膜循环障碍时, IS层最先发生改变[19]。
本研究仍存在一定的局限性。首先, 本研究缺少纵向随访资料, 无法对糖尿病患者视网膜损害进展过程中的视网膜细微层次变化进行阶段性准确描述。其次, 本研究正常对照组中部分被检者的脉络膜较厚, 由于受到RTVue OCT探测深度的限制, 脉络膜巩膜的边界成像不清, 自动程序无法准确定量评估脉络膜厚度, 需后期手动校准以保证其准确性; 但糖尿病组由于脉络膜较薄, 反而边界清晰, 自动探测准确。另外, 本研究未采集糖尿病患者视力以外的视功能指标, 因此无法全面研究糖尿病患者视网膜和脉络膜早期改变与视功能之间的相关性, 且样本量较小, 后续将增加样本量并完善视功能指标的检测, 以期探究早期糖尿病患者视功能损害的眼底形态学机制。
高分辨率频域OCT能有效探测2型糖尿病患者视网膜细微层次和脉络膜结构的早期改变, 为早期糖尿病患者眼底损害的诊断及疾病监测提供了有效的手段。本研究的一大亮点在于, 在DR临床前期就发现了黄斑区脉络膜出现大范围的显著的一致变薄。因此, 我们推测, 脉络膜厚度可作为糖尿病患者出现视网膜病变的一个最早期的监测指标, 同时也可能成为预测DR进展或是评价其治疗反应的一个重要参数。
利益冲突申明 本研究无任何利益冲突
作者贡献声明 吴宇霏:参与资料收集、数据分析、论文撰写及对编辑部修改意见进行修改。谭凡、郑玥、周煜恒、吴朝明:参与资料收集、数据分析。陈绮、沈梅晓:参与选题、实验设计和论文修改
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|
| [14] |
|
| [15] |
|
| [16] |
|
| [17] |
|
| [18] |
|
| [19] |
|