第一作者:蒋丽君(ORCID:0000-0002-8963-1188),Email:eye200@163.com
患者, 女, 26岁, 双眼近视15年, 于2016年7月26日在嘉兴市中医院行双眼飞秒激光小切口角膜基质透镜取出术(SMILE)。术前患者否认外伤、家族性眼病、遗传性眼病史。术前检查:视力:右眼-9.75-0.75× 180=1.0, 左眼-6.25-2.25× 180=1.0; 双眼角膜透明, 前房清, 晶状体透明, 玻璃体轻度混浊, 眼底视盘色可, 可见近视弧, 黄斑中心凹反光可见, 视网膜呈豹纹状, 视网膜平伏; 角膜厚度:右眼545 μ m, 左眼545 μ m; 眼压:右眼15 mmHg(1 mmHg=0.133 kPa), 左眼16 mmHg; 角膜地形图示双眼对称竖领结形。临床诊断:双眼高度近视、屈光参差。术中手术参数设置:双眼角膜帽120 μ m, 透镜直径6.1 mm, 边厚10 μ m; 剩余基质床厚度:右眼275 μ m, 左眼299 μ m。手术过程顺利, 激光斑扫描良好, 分离透镜顺利, 持续时间约60 s, 术后常规予0.3%妥布霉素地塞米松滴眼液滴眼2滴。
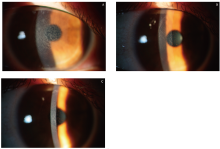
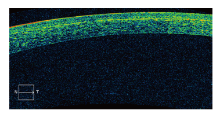
术后第1天复诊:患者主诉无不适; 右眼裸眼视力(UCVA)1.0, 左眼1.0; 角膜透明, 层间未见明显油脂、碎屑等异物, 无明显水肿等反应。医嘱予常规左氧氟沙星、0.1%地塞米松、0.1%玻璃酸钠滴眼液4次/d滴眼。患者复诊后6 h右眼出现轻度的异物感、畏光伴雾状视物模糊, 于术后第2天再次来院就诊。查UCVA:右眼0.6, 左眼1.0。验光:右眼+1.25/-0.50× 170=0.6+, 轻度远视漂移。右眼角膜上皮完整, 层间弥漫性颗粒状混浊, 致密, 角膜后沉着物(Keratic precipitates, KP)呈尘状弥漫性分布(见图1A), 前房丁达尔反应++, 瞳孔3 mm, 对光反应灵敏。患者角膜层间白色颗粒状混浊明显, 考虑激光术后弥漫性层间角膜炎(Diffuse lamellar keratitis, DLK)可能性较大, 但单眼发病, 同时后壁KP伴前房炎症反应, 不能完全排除感染因素, 故予以留院观察, 继续滴用左氧氟沙星4次/d, 并将0.1%地塞米松滴眼液改为0.3%妥布霉素地塞米松滴眼液, 4次/d, 暂不予全身糖皮质激素治疗。术后第3天, 患者自诉右眼症状明显好转, 查右眼视力0.8, 左眼1.0, 右眼角膜层间混浊明显减轻, KP减少, 前房丁达尔反应+, 病情好转, 诊断右眼DLK 3期, 予以维持用药出院。术后第10天复诊, 自诉右眼雾样感消失, 右眼视力1.0, 左眼1.2, 角膜层间混浊大部分消退(见图1B), 后壁KP消失, 前房反应阴性, 右眼眼压7 mmHg, 左眼6 mmHg, 前节光学相干断层扫描(OCT)显示角膜层间密度增高(见图2), 停用左氧氟沙星滴眼液, 续用0.3%妥布霉素地塞米松滴眼液, 4次/d。术后第30天复诊, 角膜层间混浊基本消退, 嘱激素逐渐减量。术后第92天再次复诊, 自诉90 d以来一直持续使用0.3%妥布霉素地塞米松滴眼液4次/d, 在当地医院眼科门诊监测眼压平稳, 停用1 d即术后第91天发现右眼再次出现雾样感, 立即就诊, 查右眼视力1.0, 左眼1.0, 右眼角膜上皮少量脱落, 层间少量尘状混浊(见图1C), 予续用0.3%妥布霉素地塞米松滴眼液4次/d和人工泪液, 逐渐好转, 角膜上皮修复, 层间混浊逐渐消退, 局部激素逐渐减量维持治疗3个月后停用, 现术后8个月, 未再复发。
讨论:
DLK是由Smith和Maloney[1]于1998年首次报道的发生于准分子激光原位角膜磨镶术(LASIK)术后早期的一种并发症, 之后也有报道迟发性和飞秒激光制瓣LASIK术后DLK, 但SMILE后发生DLK鲜有报道。
DLK常表现为角膜屈光手术后1~7 d发生在角膜手术层间的非感染性、弥漫性炎症反应。典型表现通常分为四期:1期, 层间白色颗粒物, 位于角膜瓣边缘, 未累及视轴, 通常发生于术后第1 d; 2期, 层间白色颗粒物, 累及视轴, 发生于术后第2~3 d; 3期, 视轴中央白色细胞聚集, 致密, 周边角膜透明, 通常见于术后第3~4天, 主诉视物呈雾状伴有视力下降; 4期, 聚集的炎症细胞释放胶原酶导致层间角膜溶解, 主诉视力显著下降伴有远视漂移, 可造成永久性瘢痕和视力严重受损[2]。目前病因及发病机制尚不十分清楚, 可能与过敏、毒性反应等多种因素有关[2, 3], 如细菌性内毒素、睑板腺分泌物、油脂、手套滑石粉、板层刀金属碎屑、血红蛋白等外源性物质被带入角膜层间而引起炎症反应。本例患者右眼单眼发病, 术中使用无粉手套, 术后查看手术视频光斑扫描正常, 无明显出血, 透镜分离顺利且右眼为分离的第2只眼, 同批SMILE手术其余8例患者均无类似情况发生, 故可排除器械、滑石粉、血红蛋白等原因, 术后予以平衡盐溶液冲洗结膜囊时可见此眼较多油脂, 复诊时发现睑缘有一个脂栓, 反复发作时也伴有干眼表现, 可能本例发病与睑板腺功能障碍有关[4], 但术后第1天复诊时角膜层间未见明显油脂。另外, 患者双眼屈光参差, 右眼近视度数偏高, 也可能是单眼发病的原因之一。
本例术后早期发病时需与感染性角膜炎相鉴别。术后早期角膜感染性浸润灶一般为单个并较局限, 病灶较浅者往往伴有相应部位的角膜上皮缺损, 其局部刺激症状及体征较重, 可伴有角膜后KP、前房闪辉、瞳孔缩小等, 使用糖皮质激素可以使部分感染病情加重。本例发病时症状轻微, 角膜层间颗粒状混浊符合典型DLK表现, 但其特殊之处在于发病时伴有明显的角膜后壁KP及前房闪辉。米生健等[5]也曾有类似病例报道, 且单眼发病, 故起始用药时不能完全排除感染, 未予早期及时全身大剂量糖皮质激素冲击治疗, 可能与病情恢复相对缓慢及反复发作有关。同时, 患者未遵医嘱, 持续使用0.3%妥布霉素地塞米松滴眼液3个月, 4次/d, 之后直接停药也可能是其复发的原因之一。患者一直监测眼压, 眼压平稳, 未发生激素性青光眼。复发时, 患者及时就诊, 病情相对较轻, 为DLK 2期, 再次予以0.3%妥布霉素地塞米松滴眼液, 4次/d, 持续1个月, 病情稳定后改为3次/d, 之后每半个月减少1次用量, 最终治愈。SMILE手术无角膜瓣, 不能掀开角膜瓣进行层间冲洗, 如激素治疗无消退迹象, 必要时可从切口处注入低浓度激素治疗, 但有效性及安全性需进一步的临床验证。本例患者治疗3个月时右眼再次发生视物模糊, 角膜层间混浊, 此时应警惕与激光术后层间积液综合征(Interface fluid syndrome, IFS)的鉴别, IFS常表现为角膜层间弥漫性混浊水肿, 长期激素治疗引起眼压增高是其最常见的病因[6], 所以治疗原则与DLK相反, 一旦确诊, 需立即停用激素, 必要时抗青光眼治疗。而本病例裂隙灯显微镜未见角膜层间水肿, 眼压不高, 且再次激素治疗有效, 故不考虑IFS。
从上述病例中吸取经验和教训, 今后预防DLK可采取以下措施:术前应加强眼表健康情况的检查, 尤其注意睑板腺功能障碍; 手术当天的术前准备应进行眼表面冲洗; 术中分离透镜前如果发现结膜囊油脂及泪水较多, 可以先用湿棉签擦干, 做到润而不湿, 分离透镜时应更加轻柔。如发现2期以上的DLK, 应尽早予以大剂量糖皮质激素冲击治疗, 必要时予以角膜层间冲洗, 防止最终形成角膜瘢痕而影响视力及视觉质量。
利益冲突申明 本研究无任何利益冲突
作者贡献声明 蒋丽君:撰写论文; 根据编辑部的修改意见进行核修; 参与手术和术前、术后的复查及病例讨论分析。朱永唯:手术主刀医师, 主持病例讨论。杜诚:参与修改论文及病例讨论分析
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|