第一作者:吴万民(ORCID:0000-0001-5717-6961),Email:xiarixing@qq.com
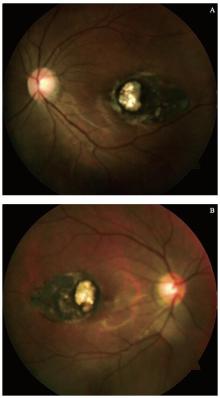
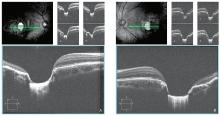
患者, 女, 19岁, 因“ 双眼视力下降8年” 于2016年2月来兰州大学第二医院门诊就诊。患者11岁时因视力下降曾来我院诊治, 当时诊断为“ 双眼近视, 双眼黄斑变性” 。既往无其他眼部疾病及手术史。眼科检查:裸眼视力:右眼0.1, 左眼0.1; 矫正视力:右眼-12.00/-0.50× 180→ 0.7, 左眼-11.75/-0.50× 160→ 0.8; 眼位检查发现患者存在外隐斜, 同视机及三棱镜检查:主观斜视角=客观斜视角=-9° , 融合点0° , 融合范围-5° ~+15° , 立体感存在; 角膜荧光检查33 cm正位; 交替遮盖试验矫正状态33 cm外到正10△ , 5 m外到正20△ 。裂隙灯显微镜检查:双眼眼表及眼前节未发现明显异常。眼底检查:双眼视盘边界清楚, 色淡红, 盘周见近视弧血管走形正常, 双眼黄斑区各有一椭圆形视网膜及脉络膜毛细血管缺损区, 波及中周部, 边界清楚, 缺损范围右眼约2.5个视盘直径(Disc diameter, DD)× 1.5 DD, 左眼约2.5 DD× 1.5 DD。双眼缺损区鼻侧各有一1 PD大小区域暴露巩膜颜色, 缺损区颞侧有血管经过, 色素增生(见图1)。患者双眼黄斑光学相干断层扫描(OCT)示:缺损区鼻侧暴露, 巩膜位置视网膜脉络膜缺失, 颞侧色素增生区视网膜萎缩, 色素上皮不平整, 椭圆体带不清(见图2)。Humphrey静态自动视野24-2全阈值视野检查示:患者存在旁中心暗点。因患者具有较好的矫正视力, 故使用直接检眼镜对患者进行注视点位置检查, 并使用频域OCT对注视点视网膜进行鼻侧到颞侧及上方到下方扫描, 结果提示注视点及注视点鼻侧的视网膜十层结构完整(见图3)。因患者配合问题, 无法对患者行多焦点视网膜电图(ERG)检查。体格检查:患者四肢发育正常, 末端指关节活动自如, 其余未见明显异常。双眼色盲, 检查未见其他异常。追问家族史, 患者父母及祖父母、外祖父母均未发现类似疾病。母亲否认妊娠期间口服药物或接触放射性物质。患者既往无结核、梅毒或弓形体病感染病史。因患者矫正视力提高明显, 故采取观察治疗。临床诊断:双眼先天性黄斑缺损。
先天性黄斑缺损是一种严重影响中心视力的眼底先天异常, 有时合并脉络膜缺损、假性视乳头水肿、视乳头缺损、脉络膜骨瘤、视网膜色素变性、先天性黑曚、色素性静脉旁视网膜脉络膜萎缩、永存原始玻璃体增生症、Stargardt病、虹膜缺损, 小角膜、小眼球、或头部异常以及骨骼畸形[1, 2, 3, 4, 5]。主要临床表现包括中心视力下降、中心或旁中心视野缺损、色盲或色觉敏感度下降、斜视以及ERG改变。
此例患者出现了视力下降, 但主要原是因为屈光不正, 故当给予患者屈光矫正时, 患者视力明显提高。通过SD-OCT检查我们发现患者缺损区域位于黄斑中心偏颞侧位置, 注视点的视网膜结构完整、乳斑束的结构未被破坏, 这是患者矫正视力提高的重要原因。但是, 该患者双眼最佳视力无法至1.0, 提示黄斑缺损还是影响了患者部分中心视力, 说明黄斑中心凹以及乳斑束的完整是决定预后视力的重要因素。Kobayashi等[6]报道也支持这一结论, 即中部乳斑束视网膜及神经纤维厚度与青光眼中心视功能丧失相关。Cho等[7]指出视网膜分支动脉阻塞急性期, 乳斑束缺血性损伤与较差的预后视力密切相关。Rebolleda等[8]认为黄斑中心视网膜厚度和乳斑束视神经纤维层厚度与非动脉炎性前部缺血性视神经病变患者最佳矫正视力密切相关。
国内外均有类似病例的报道, Abe等[9]报道一例4岁男性患者, 其双眼黄斑区各发现一个1 DD× 1.2 DD(右眼)及1.2 DD× 1.5 DD(左眼)缺损病灶, 视功能检查发现立体感缺失并存在10° 外斜视, 但是患者最佳矫正视力为右眼1.0, 左眼0.8。通过使用SD-OCT对黄斑区进行扫描, Abe等[9]人发现患者的注视点视网膜结构完整, 认为患者通过偏心注视获得较好的矫正视力, 但是偏心注视引起双眼视网膜无法同时获得清晰成像, 故患者双眼无法融像, 高级视功能丢失。该例患者同视机检查提示主观斜视角等于客观斜视角、立体感存在, 说明该患者不存在视网膜异常对应, 高级视功能仍存在, 但是患者的融合范围明显小于正常范围(25° ~30° ), 说明患者存在融合功能异常。患者双眼最佳视力无法至1.0, 提示黄斑缺损影响了患者的中心视力。视野检查提示旁中心暗点, 表明黄斑缺损导致局部视网膜脉络膜缺失, 从而引起旁中心视野丢失。
单志明等[10]报道1例18岁女性患者, 其右眼黄斑区发现1个1.5 DD× 1.0 DD缺损病灶, 但病灶鼻侧区见中心凹反光存在, 眼底荧光造影检查示中心凹毛细血管拱环完整, 患者右眼最佳矫正视力为1.0。该研究认为缺损面积小及中心凹拱环的完整是患者矫正视力正常的原因。该患者黄斑区缺损面积相对于上述报道的女性患者的黄斑区缺损面积略大, 伴有中心凹部分视网膜脉络膜缺失, 这是导致其矫正视力无法达到1.0的原因之一。
Mann(1927)根据缺损区内巩膜暴露程度和色素的多少, 将黄斑缺损分为三型:①色素型, 该类型最为多见, 缺损区内及其边缘有弥漫性色素增殖和积聚, 缺损区表面的视网膜血管正常跨越缺损区, 脉络膜毛细血管缺如, 但可见少数迂曲的脉络膜大血管; ②无色素型, 缺损区内缺乏色素, 白色巩膜暴露; ③上述任一型合并有血管异常, 脉络膜血管与视网膜血管异常吻合或前伸至玻璃体或晶状体, 或血管自缺损区内穿出而又消失[1]。该患者缺损区内色素增生, 但不伴有脉络膜血管及视网膜血管异常, 属于色素型。刘卫和张勇进[11]报道色素型患者缺损区域内可以继发脉络膜新生血管(CNV)形成, 继而进一步影响患者视功能, 形成原因可能为脉络膜毛细血管缺如, 视网膜色素上皮层(RPE)细胞营养代谢不良萎缩变性, 从而直接或间接导致Bruch 膜变性破裂, CNV 形成, 同时, 因患者年轻, 亦不能排除炎症免疫因素导致的中心性渗出性脉络膜视网膜病变可能。该患者缺损区域内脉络膜缺损, 局部可能存在RPE细胞营养代谢不良, 但患者缺损面积(2.5 DD× 1.5 DD)明显小于刘卫等[11]报道的患者黄斑区缺损面积(4 DD× 3 DD), 且注视点脉络膜厚度无明显变薄, 所以其未来发生CNV可能性较小。
综上所述, 先天性黄斑缺损的预后视力可用如下公式表达:缺损面积的大小+缺损的部位(有无完全或部分累及中心凹)+注视点视网膜结构完整性+黄斑乳头束结构的完整性=先天性黄斑缺损患者的预后视力。该患者缺损面积相对偏小, 缺损区域未完全累及黄斑中心凹, 注视点视网膜十层结构完整且乳斑束结构未被破坏, 使患者较好的矫正视力, 但缺损依然会对患者视功能产生影响, 如患者旁中心视野丢失等。
志谢 本文在修改过程中得到了兰州大学第二医院眼科医生彭锡嘉老师的认真指导, 在此表示感谢
利益冲突申明 本研究无任何利益冲突
作者贡献声明 吴万民:收集临床资料, 参与选题、设计及资料的分析和解释; 撰写论文。孙莉、杨义:参与选题、设计和修改论文的结果、结论。李玉婷:参与资料的分析和解释。张文芳:对编辑部的修改意见进行核修
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|