第一作者:沈如月(ORCID:0000-0003-1771-5371),Email:shenruyue1992@126.com
目的: 利用Corvis ST评估高度近视患者角膜生物力学参数及其相关因素。方法: 横断面研究。选取2017年6-10月就诊于温州医科大学附属眼视光医院的高度近视患者53例,其中男17例,女36例,年龄18~53(33.0±9.6)岁,均取右眼检测数据。应用Corvis ST测量角膜生物力学参数,包括第 1次压平速率(A1V)、长度(A1L);第2次压平速率(A2V)、长度(A2L)以及最大凹陷位置的形变幅度(DA)、曲率半径(HCR)、顶点距离(PD)。比较高度近视患者(-6~-10 D,23眼)和超高度近视患者(≤-10 D,30眼)角膜生物力学参数的差异,并分析各参数与年龄、眼压、眼轴长度(AL)、中央角膜厚度(CCT)及视网膜神经纤维层(RNFL)厚度的相关性。数据采用独立样本 t检验、Pearson 相关进行分析。结果: 高度近视组与超高度近视组之间的A2L差异具有统计学意义( t=1.95, P=0.043)。双变量相关分析结果显示眼压与A1V、PD、DA呈负相关( r=-0.56、-0.46、-0.63, P<0.001),与A2V呈正相关( r=0.37, P=0.005);PD与AL呈正相关( r=0.43, P=0.001)。A1L、A2L、A2V与CCT呈正相关( r=0.33, P=0.043; r=0.28, P=0.041; r=0.39, P=0.003);角膜压平范围与下方RNFL厚度呈负相关( r=-0.45, P=0.001)。所有参数与年龄不存在相关性。结论: 高度近视患者的角膜生物力学与AL、CCT呈正相关,与眼压和RNFL厚度呈负相关,提示高度近视的角膜易发生变形,下方的RNFL受累较严重。
Objective: To evaluate the corneal biomechanical properties in high myopia using corneal visualization Scheimpflug technology (Corvis ST) and the correlation between corneal biomechanical parameters and intraocular pressure (IOP), axial length (AL), central corneal thickness (CCT), age, and retinal nerve fiber layer thickness.Methods: This was a cross-sectional study. From June to October 2017, 53 patients with high myopia were recruited from Eye Hospital, Wenzhou Medical University. The right eyes of all patients were tested. There were 17 males and 36 females, with a mean age of 33.0±9.6 years (range 18-53 years). Corvis ST was used to obtain the corneal biomechanical parameters, including velocity at the first applanation (A1V), length at the first applanation (A1L), velocity at the second applanation (A2V), length at the second applanation (A2L), deformation amplitude at the highest concavity (DA), radius at the highest concavity (HCR), and peak distance at the highest concavity (PD). The differences in corneal biomechanical parameters were compared between high myopia (-6 D to -10 D, 23 eyes) and extremely high myopia (≤-10 D, 30 eyes). Data were analyzed using independent t test and Pearson correlation.Results: There was a significant difference in A2L ( t=1.95, P=0.043) between the high myopia group and extremely high myopia group. There was a negative correlation between IOP and A1V, PD, DA ( r=-0.56, -0.46, -0.63, P<0.001) and a positive correlation between IOP and A2V ( r=0.37, P=0.005). There was a positive correlation between PD and AL ( r=0.43, P=0.001). A1L, A2L, A2V were positively correlated with CCT ( r=0.33, P=0.043; r=0.28, P=0.041; r=0.39, P=0.003). PD was negatively correlated with inferior RNFL thickness ( r=-0.45, P=0.001). All parameters had no significant correlation with age.Conclusions: Corneal biomechanical parameters in high myopia are positively correlated with AL and CCT, and negatively correlated with IOP and RNFL thickness, suggesting that cornea of high myopia deformed easily, and the inferior RNFL is easily affected.
高度近视是指近视度数超过-6.0 D的屈光状态, 当其随着眼轴延长出现不可逆的视觉损害及眼底病变时又称病理性近视[1]。高度近视由于巩膜组织重塑导致弹性降低, 容易并发后巩膜葡萄肿、脉络膜视网膜病变、青光眼等严重并发症, 是目前导致视力损害的主要原因之一[2, 3]。有研究表明, 角膜弹性不仅影响眼压的测量[4, 5, 6], 而且能够反映巩膜硬度[7]。角膜生物力学是反映角膜弹性的重要指标[8, 9], 它的精确测量对于眼压监测、角膜屈光手术术前检查具有重要的意义。目前鲜有研究阐明高度近视眼的角膜生物力学特性及其与视网膜神经纤维层(Retinal nerve fiber layer, RNFL)厚度的相关性, 并且以往的研究对于屈光度、年龄等因素与角膜生物力学参数之间的相关性得出的结论不同[10, 11, 12]。目前在活体下测量巩膜生物力学特征存在局限性, 而角膜与巩膜共同构成眼球壁的最外层的纤维膜, 角膜的弹性在一定程度上能够反映巩膜的弹性[7]。因此本研究旨在采用角膜生物力学眼压分析仪(Corneal visualization Scheimpflug technology, Corvis ST)探讨高度近视的角膜生物力学特性及其与屈光度、眼轴长度(Axial length, AL)、中央角膜厚度(CCT)和RNFL厚度的相关性, 以便能够尽早发现高度近视眼的RNFL受累情况, 防止视功能进一步损害。
选取2017年6-10月就诊于温州医科大学附属眼视光医院门诊的高度近视患者作为研究对象。纳入标准:①年龄18~79岁; ②等效球镜度(SE)超过-6.0 D和(或)AL超过26.5 mm; ③无屈光手术史; ④近1个月内无接触镜配戴史; ⑤无眼部手术史; ⑥无青光眼及其他眼部疾病病史。根据SE将受检者分为高度近视组(SE> -10 D)和超高度近视组(SE≤ -10 D)。本研究遵守赫尔辛基宣言, 并已通过医院伦理委员会的论证和同意, 批号:温州医科大学附属眼视光伦理KYK 【2016】20号。所有受检者均已签署知情同意书。
1.2.1 一般检查 常规行视力检查和主觉验光, 应用Lenstar光学生物测量仪(LS900, 瑞士Haag-Streit公司)测量眼轴, 光学相干断层扫描仪(Cirrus HD-OCT 4000型, 德国Carl Zeiss公司)测量RNFL厚度, 角膜生物力学眼压分析仪(Corvis ST, 德国Oculus公司)进行角膜生物力学参数的测量。所有受检者的检查均在温州医科大学附属眼视光医院临床研究中心进行, 所有操作均由培训合格的特定人员完成。
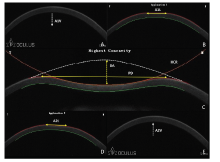
1.2.2 角膜生物力学检查 应用Corvis ST对角膜生物力学参数进行测量, 检查过程如下:嘱受检者将下颌放在下颌托上, 前额紧贴额靠, 调整额托使被检者的外眦与眼位线对齐; 检查者移动或转动操纵杆, 直到屏幕的4条线的圆圈中间显示“ +” 字, 自动开始检测并获得测量结果。重复进行3次测量, 选择质量较好的结果作为最终测量结果。Corvis ST测得的参数包括:第一次压平的速率(Velocity at the first applanation, A1V)和长度(Length at the first applanation, A1L)、第2次压平的速率(Velocity at the second applanation, A2V)和长度(Length at the second applanation, A2L)、最大凹陷时的形变幅度(Deformation amplitude at the highest concavity, DA)、曲率半径(Radius at the highest concavity, HCR)和顶点距离(Peak distance at the highest concavity, PD)。Corvis ST测量角膜生物力学参数及角膜动态变化过程见图1。
横断面研究。采用SPSS 22.0软件进行统计学分析。只选取右眼的数据分析。连续性变量使用单样本Kolmogorov-Smirnov检验其正态性, 计量资料如符合正态分布用均数± 标准差表示。高度近视组和超高度近视组的比较采用独立样本t检验, 角膜生物力学参数与SE、眼轴及RNFL厚度的相关性采用Pearson相关性分析。以P< 0.05为差异有统计学意义。
本研究最终纳入53例(53眼), 均取右眼检测数值。其中男17例, 女36例, 年龄18~53岁, 平均(33.0± 9.6)岁。高度近视23眼, 超高度近视 30眼。高度近视组的A1L、A1V值分别为(1.77± 0.05)mm、(0.14± 0.02)m/s, 超高度近视组的A1L、A1V值分别为(1.75± 0.08)mm、(0.14± 0.02)m/s, 2组差异无统计学意义; 超高度近视组的A2L值为(1.59± 0.37)mm, 低于高度近视组的A2L值[(1.76± 0.23)mm], 二者差异有统计学意义(t=1.95, P=0.043); 超高度近视组的A2V值为(-0.41± 0.07)m/s, 与高度近视组相比差异无统计学意义; 超高度近视组的PD、HCR、DA的值分别为(4.88± 0.59)mm、(6.66± 0.15)mm、(1.08± 0.09)mm, 与高度近视组之间的差异无统计学意义。2组间RNFL厚度差异均无统计学意义。见表1。
| 表1 高度近视组与超高度近视组之间的角膜生物力学参数比较 Table 1 The differences in the corneal biomechanical properties between high myopia and extremely high myopia groups |
在各个角膜生物力学参数中, 眼压与A1V、PD、DA呈负相关(r=-0.56、-0.46、-0.63, P< 0.001), 与A2V呈正相关(r=0.37, P=0.005)。AL与PD呈正相关(r=0.43, P=0.001), 与其他参数均无相关性。CCT与A1L、A2L、A2V呈正相关(r=0.33, P=0.043; r=0.28, P=0.041; r=0.39, P=0.003)。各个角膜生物力学参数与年龄均无相关性。矫正年龄、眼压和CCT之后, AL与PD之间的偏回归系数是0.21(P< 0.001), AL与DA之间的偏回归系数是0.02(P< 0.05)。见表2。
| 表2 角膜生物力学参数与眼压、眼轴长度、中央角膜厚度和年龄的相关关系 Table 2 Correlation between the corneal biomechanical properties and IOP, AL, CCT, Age |
角膜生物力学参数与平均RNFL、上方RNFL、颞侧RNFL、鼻侧RNFL无相关性, 角膜压平范围与下方RNFL呈负相关(r=-0.45, P=0.001)。见表3。
| 表3 角膜生物力学参数与视网膜神经纤维层厚度的相关关系 Table 3 Correlation between the corneal biomechanical properties and RNFL |
近年来, 高度近视的患病率逐年上升, 预计未来3年内高度近视人群的数量将增长4倍[13], 因此由高度近视引发的视力损害等问题将越来越受到重视。近视眼的巩膜Ⅰ 型胶原蛋白合成减少, 蛋白多糖和细胞外基质降解, 巩膜外层的胶原蛋白的直径减少[14, 15]。这些变化影响了巩膜的生物力学特征, 导致巩膜的弹性和硬度减低[16]。因此, 在眼内压作用下易发生形变, 形成后巩膜葡萄肿, 导致RNFL变薄, 增加青光眼的患病风险[17, 18, 19, 20]。目前在活体下测量巩膜生物力学特征存在局限性, 而角膜与巩膜共同构成眼球壁的最外层的纤维膜, 角膜的弹性在一定程度上能够反映巩膜的弹性[7]。目前临床上能够活体测量角膜生物力学参数的仪器主要有2种, 一种是眼反应分析仪(Ocular response analyzer, ORA), 它能够测量角膜滞后量(Corneal hysteresis, CH)以及角膜阻力因子(Corneal resistance factor, CRF)[21], 然而这2个参数是通过测出角膜的粘滞性和阻力以反映角膜的硬度和弹性, 未能检测角膜的动态变化。相比于ORA, Corvis ST的优势在于 能够在角膜动态变化过程中对其进行监测, 并测量角膜变化过程中的参数, 包括角膜的形变幅度、压平的速率、压平长度以及达到最大凹陷位置的曲率半径等。Corvis ST是一种新型的非接触性角膜生物力学测量仪, 其原理是利用一种每秒采集4 330帧图像的高速照相机监测角膜在气压下快速运动从而产生形变的过程, 并且能够记录运动过程中的角膜生物力学参数[22]。以往的研究已经证实Corvis ST具有良好的精确性和可重复性[23, 24], 因此本研究采用Corivs ST来测量高度近视眼的角膜生物力学参数并分析相关因素。
本研究结果表明角膜的压平范围与AL呈正相关(r=0.43, P=0.001), 角膜的压平范围反映了角膜发生形变的难易程度, 压平范围越大, 说明角膜越容易发生形变, 在一定程度上反映了角膜的硬度。Lee等[25]将受检者分为正视组、低度近视组和高度近视组, 利用Corvis ST比较三者的角膜生物力学参数, 结果表明高度近视组比低度近视组和正视组的压平范围更大, 这与本研究得出的结论相同。Del Buey等[10]利用ORA进行测量的研究结果表明, 与低度近视和正视眼相比, 高度近视眼的角膜滞后量更小(r=0.278, P=0.04), 说明随着屈光度的增加, 角膜更容易发生变形。Wang等[11]和He等[12]的研究发现高度近视的角膜形变幅度较正视眼更大, 且与AL呈正相关(r=0.20, P=0.04)。而本研究未发现AL与角膜形变幅度存在相关性, 原因可能是角膜形变幅度在正视眼与高度近视眼之间有差别, 随着屈光度的增加, 这种差别变得不明显。
既往的研究认为随着年龄的增加, 角膜的胶原纤维交联增多从而导致角膜的弹性减低[26]。Wang等[11]的研究显示角膜的形变幅度与年龄呈正相关(r=0.33, P< 0.001), 而本研究尚未发现年龄与角膜生物力学之间存在相关性, 这与Del Buey等[10]的研究结果一致, 他们认为可能是因为受检者的年龄范围分布较窄所致。本研究的受检者年龄分布在18~53岁之间, 并未纳入低龄及高龄人群, 因此年龄是否影响角膜生物力学参数还需进一步验证。
本研究发现角膜压平范围与下方RNFL厚度呈负相关(r=-0.45, P< 0.001), 这提示角膜的弹性在一定程度上能够反映视神经损害程度。原因可能是由于高度近视眼在发生巩膜重塑的过程中, 一方面影响角膜的胶原纤维重塑, 另一方面牵拉RNFL使之变薄。既往研究发现与正常眼对比, 高度近视眼的RNFL厚度明显变薄[1]。Singh等[27]通过分析正视眼和近视眼的RNFL厚度, 发现近视眼平均RNFL层和下方RNFL层变薄, 这提示近视眼的RNFL受到损害。Kimura等[28]通过比较在早期青光眼患者中高度近视与非高度近视的RNFL损害, 发现早期青光眼伴高度近视的RNFL损害更易累及乳头黄斑束。这提示高度近视的视神经损害的机制可能与高度近视的后巩膜葡萄肿以及视盘倾斜对神经纤维束的牵拉有关。
本研究尚存在不足之处, 由于是横断面研究, 不能确定各个变量之间的因果关系。本研究对象的年龄段分布较窄, 主要集中在18~53岁之间, 未包含低龄和高龄的高度近视患者, 未纳入低度近视、正视和远视人群进行比较分析, 因此今后将进一步进行大范围的队列研究以证实高度近视人群中的角膜生物力学特性及其相关因素。此外, 本研究采用Lenstar测量AL, 尽管目前临床上AL测量的金标准仍为A超, 但是已有研究证明Lenstar与A超测量高度近视AL具有较好的一致性[29, 30, 31]。
综上所述, 与以往的研究相比, 本研究首次发现角膜压平范围与下方RNFL厚度呈负相关, 从而将角膜生物力学特性与眼底视网膜厚度关联起来, 并分析其中眼轴延长为主导作用, 即随着眼轴的延长, 角膜硬度减低, 在一定压力作用下更易发生形变。故建议在临床上若发现角膜更容易变形的高度近视眼, 需要密切关注眼底视网膜纤维层的损害程度, 以便尽早发现并干预RNFL的受累情况, 防止视功能进一步损害。
利益冲突申明 本研究无任何利益冲突
作者贡献声明 沈如月:参与选题、设计、数据的分析; 撰写论文; 对编辑部的意见进行修改。叶聪、梁远波:参与选题、设计, 修改论文并参与编缉部的意见进行修改。王小洁、周堃:参与选题、设计和修改论文的结果、结论。吕帆:对关键性的结论提出意见和修改
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
|
| [13] |
|
| [14] |
|
| [15] |
|
| [16] |
|
| [17] |
|
| [18] |
|
| [19] |
|
| [20] |
|
| [21] |
|
| [22] |
|
| [23] |
|
| [24] |
|
| [25] |
|
| [26] |
|
| [27] |
|
| [28] |
|
| [29] |
|
| [30] |
|
| [31] |
|