第一作者:孙姣(ORCID:0000-0002-8312-2948),Email:sunjiao@ccmu.edu.cn
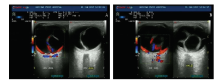
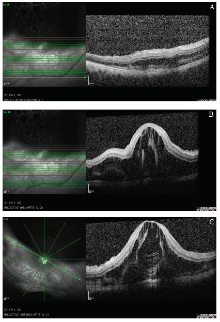
患者, 女, 17岁, 孕28+5周, 孕1产0。2017年5月30日因“ 双眼视物模糊2 h” 就诊于首都医科大学附属北京友谊医院眼科。患者曾于6 d前因“ 双下肢水肿、血压升高7 d, 视物模糊2 d” 于当地医院就诊, 血压175/110 mmHg(1 mmHg=0.133 kPa), 尿蛋白(+++), 白蛋白23.64 g/L, 考虑“ 子痫前期重度” 。4 d前转入我院产科, 入院后诊断为子痫前期重度、低蛋白血症, 给予休息镇静、解痉降压、利尿、促胎肺成熟、输注白蛋白等对症治疗, 血压波动117~151/78~115 mmHg, 双下肢水肿(+++), Ⅱ 度, 肝周及盆腹腔积液, B超提示胎儿宫内生长受限, 胎心监护提示胎儿窘迫可能。患者无头痛头晕、眼花、恶心呕吐、腹痛等不适, 既往无高血压、眼部疾病及其他特殊疾病史。患者于2017年5月30日行药物引产, 引产当日出现恶心呕吐、胸闷, 对症治疗后当日恢复。引产后第2天患者自觉双眼视物模糊提请眼科床旁会诊:视力≥ 指数/1 m。眼前节未见异常。小瞳孔下行眼底检查见右眼上方视网膜凸起, 视盘窥不见, 左眼上方及下方视网膜凸起, 视盘边界清楚、颜色正常; 双眼视网膜动静脉直径比例为2:3(见图1)。眼B超检查, 双眼球玻璃体内探及粗而不均的带状中强回声, 表面粗糙, 与视盘回声相连, 并探及球壁回声局限增厚(见图2)。光学相干断层扫描(OCT)示双眼神经上皮层浆液性脱离(见图3)。实验室检查:白细胞为29.08× 109/L, 中性粒细胞百分比为87.8%, 血红蛋白为83 g/L, 血小板为99× 109/L; 乳酸脱氢酶为666 U/L, 总蛋白为48.3 g/L, 白蛋白为24.2 g/L; 凝血酶原时间为10.70 s, 凝血酶原时间活动度为116.50%, 活化部分凝血酶原时间为22.60 s, 抗凝血酶Ⅲ 为62.3%, 纤维蛋白原为1.97 g/L, 纤维蛋白(原)降解产物为30.00 mg/L。 眼科诊断:双眼渗出性视网膜脱离(Retinal detachment, RD)。嘱内科治疗原发病, 眼科未予特殊用药。
讨论:
子痫前期是妊娠常见并发症, 约有25%的患者眼部受累, RD发病率为3.0%[1]。目前多数学者认为发病孕龄 ≤ 34周为早发型重度子痫前期(Early onset severe preeclampsia, EOSP), 晚于34周为晚发型。EOSP特点为发病早、病情重、进展快, 常伴有孕产妇多器官功能损害[2, 3]。既往报道RD多发生于晚发型重度子痫前期, 本例发生于EOSP。
本例患者孕28+5周, 诊断为重度子痫前期、低蛋白血症且合并RD, 符合EOSP的特征。子痫前期继发RD多为渗出性, 很少有孔源性[4, 5], 其发病机制尚不明确。有学者指出, EOSP和多种自身免疫系统疾病存在相似之处, 其发生与免疫因素有关[6]。Chen等[4]认为这种RD是重度子痫前期导致的延迟免疫化学反应, 在脉络膜和视网膜的血管调节中Ca2+作用重大, 而重度子痫前期时释放的细胞因子会影响Ca2+的运输, 导致血管内皮损伤和免疫炎症, 脉络膜血管的 自主调节功能紊乱, 通透性改变, 蛋白和液体渗出到视网膜下。Auger等[7]在对子痫前期视网膜脱离患者随访10~20年的研究中也提出, 代谢紊乱是发生RD的重要因素。此外, 本例患者为17岁初产妇。有研究发现年轻女性更易患子痫前期[7], 且初产妇多因此发生RD[2, 8]。这可能与自身免疫系统疾病多发生于年轻女性有关。
本例患者患有低蛋白血症可能也与RD有关。血浆胶体渗透压取决于白蛋白的浓度。当血浆白蛋白浓度明显下降时血浆胶体渗透压降低, 毛细血管内液体渗出明显增多, 进而向组织间隙渗漏、积聚, 液体容易渗漏到神经上皮下而发生视网膜脱离。同时, 低蛋白血症导致的组织严重水肿也会导致视网膜脱离[9]。此外, 也有学者提出子痫前期动脉痉挛累及睫状后动脉和视网膜动脉时, 可致视网膜及脉络膜血管失代偿, 毛细血管通透性增加, 血液外渗; 脉络膜缺血引起血管-视网膜屏障的破坏, 导致蛋白质和液体通过视网膜上皮渗漏引起RD[10]。本例患者RD发生于上方和下方视网膜。Chen等[4]认为大多发生于后极部, 但Celik等[11]认为RD多发生于下部视网膜。其位置是否具有特异性及原因尚待进一步研究。
子痫前期合并RD对胎儿死亡率的影响尚有争论, 有研究称对胎儿的预后没有影响, 亦有研究称对胎儿的影响比产妇更严重[8]。子痫前期引起的RD具有明显的可逆性, 一旦妊娠终止, 血管痉挛解除, 脱离的视网膜常在分娩后几周自发再附着, 且大部分视力恢复, 无后遗症, 但也有发生RD后失明的案例。视网膜病变与胎盘血管受损的程度关系密切, 及时终止妊娠是中断视网膜病变发展的最有效措施。如果RD发生在产前, 则考虑终止妊娠, 应采取剖宫产, 不考虑阴道分娩, 因为强烈的宫缩屏气可能会使RD加重甚至失明; 如果RD发生在产后.患者就应该绝对卧床并予以降压药物治疗, 待血压控制后, 视网膜多数会自然复位, 视力恢复。本例也提示EOSP伴有低蛋白血症的初产妇可能更易合并眼部并发症, 因此对于该类人群应要求随访, 动态观察, 提高警惕, 做好评估工作并及时转诊, 从而降低对母儿的不良影响。
利益冲突申明 本研究无任何利益冲突
作者贡献声明 孙姣:收集资料, 资料分析及解释, 撰写论文, 根据编辑部的意见进行修改。王艳玲:研究设计, 修改论文并参与编辑部意见修改。王佳琳:选题构思, 研究设计, 参与收集资料, 参与修改论文中关键性结果和讨论
The authors have declared that no competing interests exist.
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|
| [8] |
|
| [9] |
|
| [10] |
|
| [11] |
|