第一作者:邢其棋(ORCID:0000-0003-2884-630X),Email:13061368710@163.com
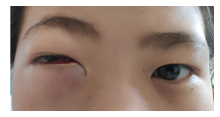
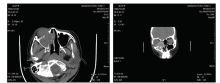
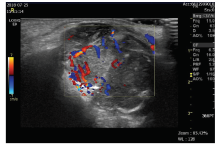
患者, 女, 10岁, 因“ 右眼眶外伤后18 d, 眶下周肿胀15 d” 于我院就诊。患者18 d前不慎碰伤右眼眶下周, 随即出现眼眶周部疼痛、皮下淤青, 无出血、视力下降、视物重影, 无鼻出血, 未行特殊处理。之后疼痛渐消失, 15 d前出现眶下周肿胀, 不伴有疼痛、鼻出血, 肿物逐渐生长, 并出现视物重影, 视力下降。曾就诊于当地医院, 行眼眶CT平扫, 提示:右眼眶内占位, 上颌窦侵犯, 伴骨质破坏。建议至上级医院就诊。患者遂至我院就诊, 患者入院后查体:视力右眼0.4, 矫正无提高, 左眼0.8, 矫正至1.0, 眼压:右眼眼压指测T+1, 左眼14 mmHg(1 mmHg=0.133 kPa)。右眼上下眼睑肿胀, 下眼睑肿胀明显, 眶下周可扪及肿物生长, 质硬, 边界不清, 不可活动, 无压痛, 右眼眶压高, 眼球突出, 呈外上斜视(-30° R/L 20° ), 见图1。眼球下转、内转不能。裂隙灯显微镜检查示右眼球结膜充血水肿, 瞳孔圆, 直径约4 mm, 直接对光反射迟钝, 间接对光反射灵敏, 其余未见异常。左眼检查无异常。全身检查示患者一般情况可, 全身浅表淋巴结未触及。眼眶CT平扫+增强示右眼眶内下方及右侧上颌窦区示不规则形软组织团块影, 最大截面约4.3 cm× 2.6 cm, 增强扫描示不均匀强化, 相邻右眼眶及上颌窦骨壁骨质破坏, 右眼球向外上方移位(见图2)。磁共振示右眼眶鼻侧见不规则肿物, 呈等T1信号、稍长T2信号, 约4.4 cm× 2.5 cm, 从眼眶至右侧筛窦, 右侧眼球略向外、向前偏移。右侧上颌窦、额窦内黏膜增厚, 呈液体信号铸形改变。强化后, 右侧眼眶内肿块中等强化, 部分呈团块状, 右侧上颌窦黏膜强化明显。见图3。彩色多普勒超声检查示右眼眶隆起处皮下见大小约3.5 cm× 2.3 cm低回声区, 形态不规则, 低回声区内回声不均, 见较丰富血流信号(见图4)。PET-CT结果示全身未见其他高代谢区。患者胸部CT平扫、肝胆胰脾B超均未见明显异常, 血尿常规、肝肾功能、凝血常规、术前常规、免疫指标均未见明显异常。给予局部抗生素滴眼液点右眼抗炎预防感染治疗, 给予头孢唑钠粉针1.0 g, 一天2次静脉滴注全身抗炎预防感染。耳鼻喉科会诊, 行鼻内镜检查示鼻黏膜明显水肿, 上颌窦、筛窦内壁内移, 未见明显肿物。术前请神经外科会诊, 右侧颅底浸润部分为眶内肿瘤蔓延颅内所致, 建议眼科行手术彻底切除眶内病灶并行病理确诊, 术后可根据病理结果指导进一步治疗。
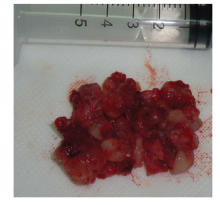
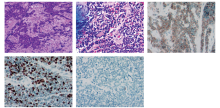
2018年7月31日, 患者在全身麻醉下由眼科联合耳鼻喉科行右眼前路眶内肿物摘除术+鼻腔镜下鼻腔、鼻窦肿瘤切除术。术中见肿物主要位于眼眶内下方, 向右侧筛窦、上颌窦蔓延, 侵犯泪囊、鼻泪管和眼, 瘤体呈灰红色、无包膜, 切面呈灰白色、鱼肉状(见图5)。快速冰冻切片提示恶性肿瘤, 见大量小圆细胞, 组织分型未定。瘤组织彻底切除后, 送病理检查见瘤细胞呈巢、片状分布, 间质为丰富血管纤维, 细胞核小, 染色质较细致, 核分裂象易见, 可见灶性坏死, 并见Homer-Wright假菊形团。免疫组化示NSE(-), CD56(+), Ki67> 70%, LAC9(-), Syn(-)。见图6。病理诊断为嗅神经母细胞瘤(Hyams Grading 3级)。术后给予全身及局部抗炎防感染治疗。患者术后第7天给予拆除右眼下睑缘皮肤切口缝线, 恢复良好, 予以出院。出院后患者就诊于肿瘤科, 给予长春新碱(VCR)+氯氨铂(DDP)+依托泊苷(VP-16)+环磷酰胺(CTX)化疗3个疗程, 辅以保胃、止吐、保肝保心治疗, 并予以放射治疗。患者出院后定期门诊复查, 随诊3个月患者右眼轻度肿胀, 在进一步的放化疗中。随访半年, 患者一般情况良好, 未见眼部及全身转移、复发(见图7)。
讨论:
嗅神经母细胞瘤(Olfactory neuroblastoma, ONB)又称为嗅感觉神经上皮瘤(Esthesioneuroblastoma, ENB), 是一种神经外胚层起源的鼻腔恶性肿瘤, 属神经内分泌来源肿瘤, 占鼻腔内肿物的2%~6%, 其发病率大约为0.4/100万[1]。ONB可发生于任何年龄, 其中10~20岁、50~60岁为双高峰[2]。该病起病隐匿, 生物学行为不一, 往往病程进展缓慢[3], 亦可迅速生长。首发症状主要为单侧鼻塞、鼻出血。当到达Kadish分期[4]的C期后可侵及眼眶, 会引起眼球突出、视力障碍、眼眶疼痛[5]等, 侵入颅内会有神经系统症状。鼻腔检查多能在鼻腔顶部、中鼻道见到淡红色或灰红色息肉样肿物、触之易出血[3], 由于该肿瘤起源于鼻腔嗅区黏膜上皮, 所以通常伴有嗅觉障碍。
本例患者是由于眼眶周部外伤后18 d, 出现眶下周肿胀15 d, 以眼眶肿物首诊于眼科, 就诊时可见患者右眼眶下周肿物生长, 有右眼视力下降, 伴眼球突出、视物重影, 肿物生长过程中无眼眶疼痛, 且无鼻塞、鼻出血、嗅觉障碍等肿瘤常见症状。该患者病情进展十分迅速, 即15 d来肿物迅速生长, 压迫眼球及视神经致使眼球移位、视力下降、视物重影。而行鼻内镜检查仅见鼻黏膜水肿、充血, 未见鼻腔内肿物生长。该患者临床表现不典型, 在疾病诊断及鉴别过程中极易延误。在临床工作中CT与磁共振影像学检查主要用于诊断和确定肿瘤的分期, 而组织病理学和免疫组织化学分析用于确诊[6]。
眼耳鼻咽喉头颈部位于体表, 易受外界暴力导致创伤, 根据不同部位、程度、范围以及是否合并其他部位损伤, 其临床表现各异, 但具有以下几个共同点:疼痛、出血、功能障碍等[7]。本例患者的临床特点是在患者遭受创伤后出现的, 是外伤导致该病被发现, 初为眼眶周疼痛伴有淤青, 进而疼痛消失, 后出现眶下周肿胀, 进展迅速。然而该病是否因外伤后引起的一系列局部或全身炎症反应导致ONB瘤体周围微环境改变, 进而导致临床症状迅速出现并急剧加重, 由于目前缺乏大宗病例报道, 且无相关病理生理学证据, 目前尚不得而知。嗅神经母细胞瘤临床上少见, 首诊于眼科的患者更是甚少, 且该病恶性程度高, 易转移, 死亡率高, 故提醒广大医师同人, 接诊时一定要注意全面检查, 防止误诊或漏诊。
利益冲突申明 本研究无任何利益冲突
作者贡献声明 邢其棋:收集数据, 选题及资料的分析, 负责撰写论文, 对编辑部的修改意见进行修改。丁春燕:参与收集数据。刘冬冬:参与资料收集。刘夫玲:负责选题、设计、资料分析和解释; 修改论文中关键性结论
| [1] |
|
| [2] |
|
| [3] |
|
| [4] |
|
| [5] |
|
| [6] |
|
| [7] |
|